Инсулиновая помпа

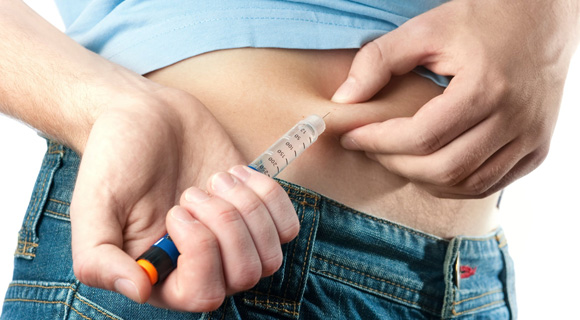
Помпа — это насос. Инсулиновая помпа — это прибор, с помощью которого инсулин подается в организм человека, страдающего сахарным диабетом, непрерывно маленькими порциями — в соответствии с потребностями этого самого организма. Применение помпы позволяет избавить пациента от необходимости многократных проколов кожи в течение дня. В отделениях интенсивной терапии для длительного равномерного введения лекарственного вещества уже много лет используются инфузионные насосы (инфузиоматы) — по этому же принципу работают и инсулиновые помпы.
Состоит помпа из трех основных частей — емкости для инсулина, катетера с «иглой» для подачи препарата под кожу и устройства для программированного набора и ввода очередной дозы инсулина.
Выбирая схему инсулинотерапии, мы стремимся максимально приблизить содержание искусственного инсулина к потребностям организма. Из всех существовавших ранее схем этому наиболее соответствовала интенсифицированная, но и она давала погрешности: заштрихованные участки — это периоды, когда объем введенного инсулина не соответствует потребностям: его либо больше, чем надо, либо меньше. В первом случае есть риск гипогликемии, во втором — гипергликемии. Устранить расхождения позволяет инсулиновая помпа, которая подает инсулин малыми порциями через короткие промежутки времени. При этом отпадает необходимость в инсулине продленного действия — работает только «короткий», а в последнее время и «ультракороткий», что еще больше приближает содержание инсулина к потребностям организма.
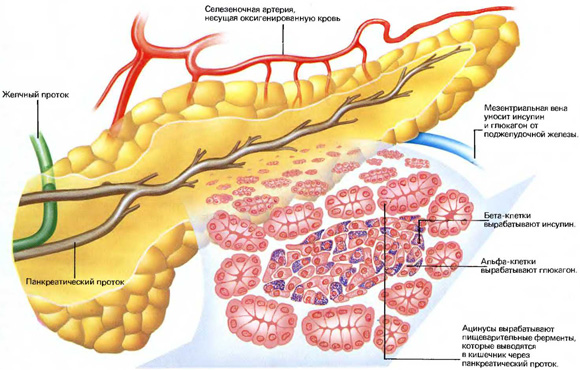
В естественных условиях инсулин выделяется в двух режимах — базальном и болюсном, поэтому и помпа рассчитана на это. Причем устройство прибора позволяет изменять количество базального инсулина, для чего используются три варианта режима введения. Один режим устанавливают на болюсное введение в течение дня, когда человек довольно активен, второй — на введение в ночное время, когда потребность в инсулине другая, третий — на введение оптимальной дозы при меняющихся нагрузках, например во время занятий спортом. Еще нужно обеспечить переработку глюкозы, поступившей с пищей, — это сделает так называемый болюсный режим. Дополнительная доза инсулина, достаточная для утилизации поступившей с пищей глюкозы или снижения вдруг повысившегося по каким-либо причинам уровня сахара (например, на фоне стрессовой ситуации), вводится одним нажатием кнопки. Так удается наиболее полно имитировать естественную секрецию инсулина в организме человека и при этом избежать развития гипогликемии. Уровень глюкозы при такой терапии максимально приближен к нормальному, а это повышает чувствительность тканей к инсулину. Со временем будет можно постепенно уменьшить дозу вводимого инсулина у некоторых пациентов она снижается на 30%.
В результате контроль глюкозы в крови улучшается настолько, что резко идет на спад риск развития всевозможных осложнений диабета. Ретинопатии возникают реже на 76%, скорость ухудшения при уже имеющихся изменениях на глазном дне замедляется на 54%. С благодарностью отзываются на такое лечение почки: число осложнений уменьшается на 39%. Развитие нейропатии также задерживается у 60% пациентов. Следовательно, такой вид инсулинотерапии особенно предпочтителен для детей, подростков, а также беременных женщин.
Количество инсулина, необходимого для обеспечения базального уровня, рассчитывает врач. Величина эта, примерно постоянная, заносится в память дозатора и изменяется редко. А вот потребность в послепищевом (болюсном) поступлении инсулина меняется довольно часто — в зависимости от аппетита, так что дозу болюсного инсулина пациент должен уметь рассчитывать самостоятельно. В связи с этим, прежде чем пустить его, так сказать, в самостоятельное плавание, доктор должен обучить больного всем правилам работы с помпой и регулировке доз. Чтобы не произошло непредвиденных осложнений, пациенту необходимо пройти целый курс, который включает в себя следующее:
— отработка навыков установки катетера, сбора системы в целом;
— обучение выбору катетера;
— обучение подсчету хлебных (углеводных) единиц;
— обучение подбору доз базального и болюсного введения, их корректировка в соответствии с изменениями режима дня, физической активности и питания, а также при сопутствующих заболеваниях;
— обращение с помпой в условиях разных жизненных ситуаций — в бассейне, во время занятий спортом и т.д.
Инсулиновая помпа значительно облегчает жизнь: частота эпизодов гипогликемии снижается почти в 2 раза, появляется достаточная свобода в питании — нет необходимости принимать пищу в строго определенное время и съедать ее в строго определенном объеме. Легче переносятся физические нагрузки, к ним не обязательно готовиться заранее.
Это особенно важно для детей, у которых решение, например, поиграть в футбол возникает спонтанно. В таком случае ребенок, получающий инсулин с помощью помпы (или его родители), просто меняет режим базового введения. Поступление лекарства в этот период уменьшается, что позволяет избежать гипогликемии. С инсулиновой помпой можно мыться в душе, плавать в бассейне или в море — прибор водостойкий, не сломается. Конечно, лучше все-таки отсоединять аппарат от подкожного катетера: перепады температуры и возрастание давление воды при погружении на глубину более 2 м приводят к порче находящегося в нем инсулина.
Я не просто так взяла в кавычки слово «игла», когда перечисляла детали помпы. Устройство для подачи инсулина в кожу правильнее было бы называть катетером, потому что на иглу-проводник надет тоненький мягкий катетер. После прокола кожи металлическая игла удаляется, а катетер остается и плотно фиксируется специальным пластырем, который не боится воды и не смещается при движениях. Поскольку он гибкий и тонкий, катетер практически не ощущается в коже. Стоять на одном месте такая «игла» может до 3 дней. Затем ее нужно заменить, так же, как и большой катетер, который связывает «иглу» с картриджем, установленным в помпе.
Применение инсулиновой помпы возможно в любом возрасте, даже у грудных младенцев, но предпочтительнее все-таки такой период, когда ребенок уже в состоянии сам управляться с помпой в полной мере — понимает, для чего это нужно, не удаляет систему просто потому, что ему так захотелось, знает, к каким результатам приводит нажатие тех или иных кнопок, умеет сам оценить число полученных с пищей хлебных единиц и объем необходимого для их утилизации инсулина. Как правило, это все-таки уже школьники. Впрочем, практика показывает, что порой дети намного быстрее, чем родители, осваивают новые технологии, поэтому сегодня нередки случаи, когда инсулиновую помпу используют для лечения 5-летних малышей. Система снабжена защитой от непродуманного или случайного нажатия кнопок, а также технических неполадок (например, непреднамеренное удаление катетера).
Инсулиновая помпа, несомненно, серьезное достижение в лечении инсулинозависимого сахарного диабета, однако она требует активного участия человека, что все-таки несколько ограничивает его свободу. В связи с этим поиски более совершенных методов лечения продолжаются, и кое-что, возможно, скоро войдет в практику.
- Предыдущие статьи из рубрики: Школа диабета